Ihr Kompetenzzentrum im Rhein-Main-Gebiet
Das Karpaltunnelsyndrom ist das häufigste Engpaßsyndrom eines peripheren Nervs. Internationalen Studien zufolge sind ungefähr 15% der Erwachsenen von dieser Erkrankung im Verlauf des Lebens betroffen. Trotz konservativer Behandlungsmöglichkeiten ist in den meisten Fällen eine Operation, namentlich die Karpaltunnelspaltung, erforderlich. Sie ist der häufigste operative handchirurgische Eingriff und sollte von einem erfahrenen Handchirurgen vorgenommen werden. Sie wird in Deutschland über 300.000-mal durchgeführt, in 90 % der Fälle ambulant. Nach neueren wissenschaftlichen Studien zeigen sich bei über 50-jährigen Patienten beim Karpaltunnelsyndrom intraoperativ bzw. in der pathologischen Aufarbeitung des entnommenen Biopsiematerials bis zu 30% sog. Amyloidablagerungen im Sehnengleitgewebe bzw. Karpalband. Diese Ablagerungen können sich systemisch im Körper verbreiten und zu einer Amyloid-Kardiomyopathie bzw. Herzinssuffizienz führen. Daher ist eine sehr sorgfältige Operationstechnik mit Entnahme von Gewebeproben für den Pathologen sinnvoll. Werden eventuelle Amyloidablagerungen entdeckt, ist umgehend eine kardiologische Abklärung erforderlich. Prof. Dr. Dr. Sauerbier verfügt über eine außergewöhnlich große Erfahrung bei dieser Operation und hat den Eingriff im hoch vierstelligen Zahlenbereich vorgenommen.
Im Kompetenzzentrum Karpaltunnelsyndrom wird die Diagnostik und Therapie bzw. handtherapeutische Behandlung der Erkrankung mit modernsten Verfahren bei der neurologischen Untersuchung sowie der Bildgebung (hochauflösende Nervenultraschalluntersuchung, bei Erfordernis MRT) gebündelt, interdisziplinär im Team besprochen und zum Wohle des Patienten eingesetzt.
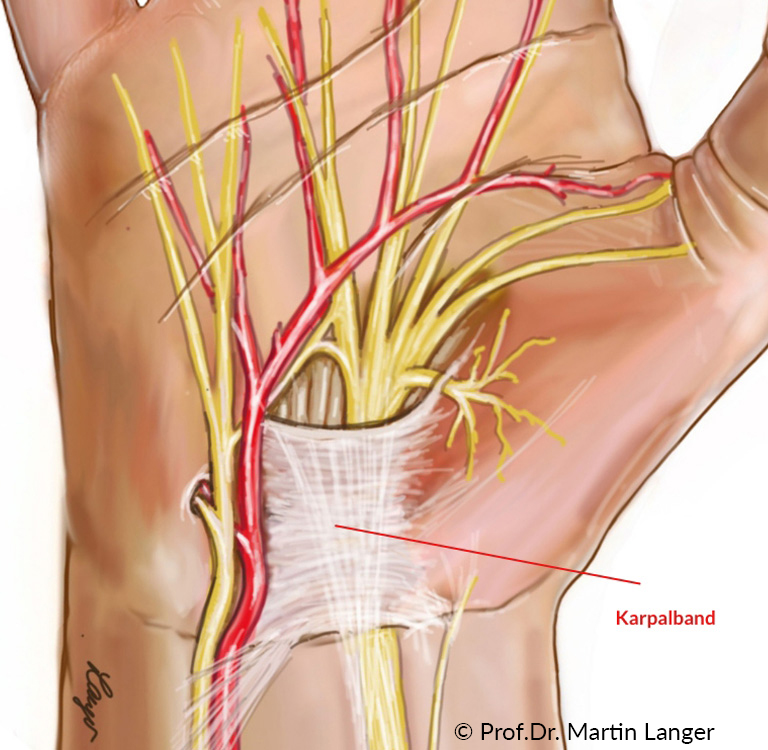
Beim Karpaltunnelsyndrom kommt es zu einer Funktionsstörung des Nerven (Nervus medianus) im Handgelenksbereich. Die Nervenfasern können jedoch auch im Verlauf des Armes oder an der Halswirbelsäule geschädigt sein. Zur genauen Bestimmung des Schädigungsortes werden meist verschiedene Untersuchungen kombiniert. Durch die motorische und sensible Elektroneurographie werden die Nervenleitgeschwindigkeiten im Handgelenk sowie im Unter- oder Oberarm gemessen. Der Nerv wird durch kleine Stromimpulse stimuliert und über Oberflächenelektroden die Reizantwort registriert. Bei der Untersuchung der SSEP (somatosensibel evozierte Potentale) wird der Nerv im Handgelenk stimuliert und über zwei Akupunkturnadeln die Reizantwort über der Kopfhaut aufgezeichnet. Hierdurch können insbesondere proximale/wirbelsäulennahe Schäden, beispielsweise durch einen Bandscheibenvorfall, festgestellt werden. Die elektrophysiologische Untersuchung kann die Diagnose des Karpaltunnelsyndroms sichern, andere Schädigungsursachen ausschließen und eignet sich zur Verlaufskontrolle der Nervenfunktion.

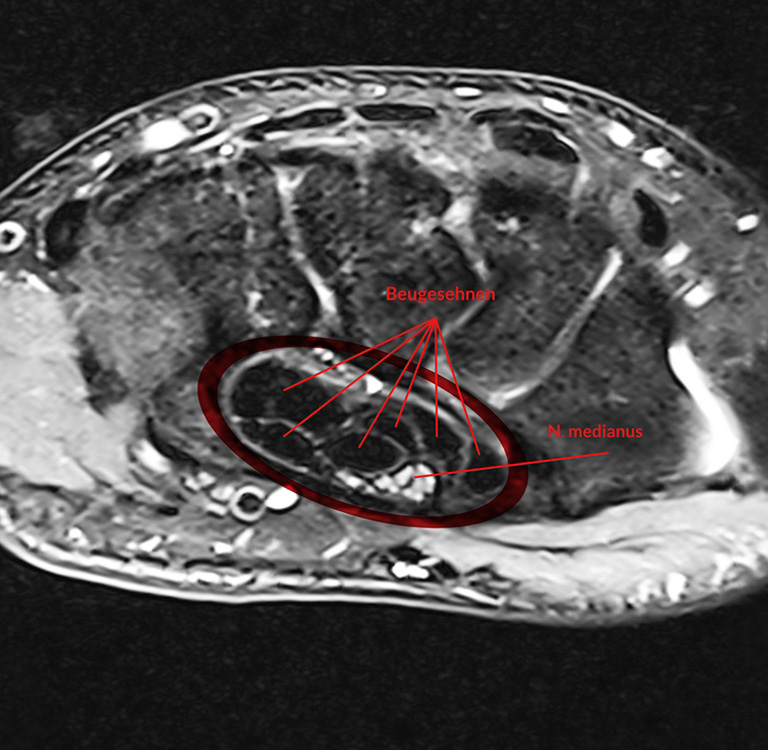
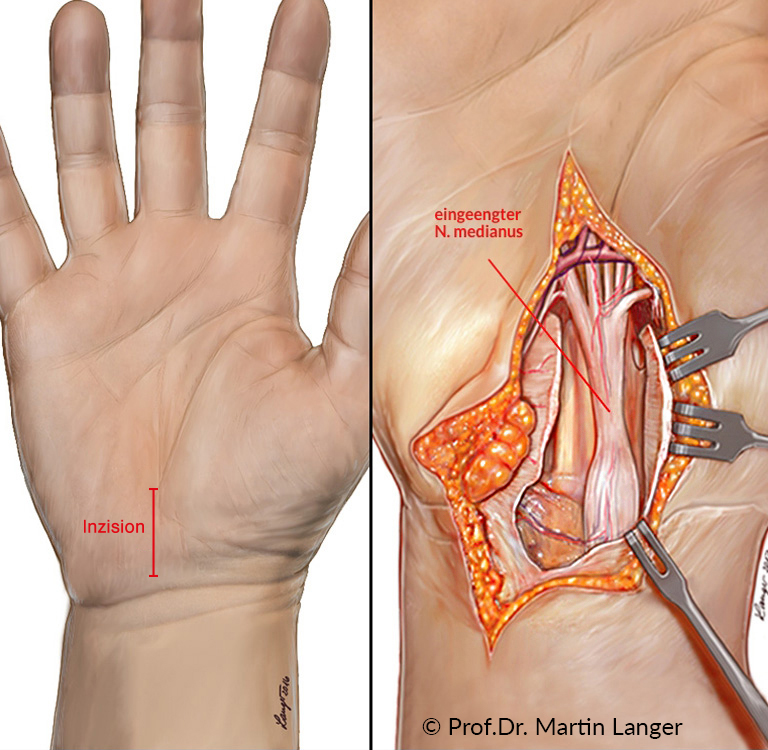
Häufig kommt es nach konservativen Maßnahmen wie nächtlicher Schienenbehandlung, Handtherapie, manuelle Therapie, Spritzenbehandlung mit Kortison nicht zu einer Linderung der Beschwerden. In diesen sehr häufigen Fällen führt nur die operative Therapie bzw. die Karpaltunnelspaltung zum Erfolg.
Die offene Karpaltunnelspaltung ist hierbei der Standardeingriff und wird weitaus häufiger als die endoskopische Technik durchgeführt. Sie erfolgt entweder in örtlicher Betäubung (sog. Wide Awake-Verfahren) oder Plexusanästhesie, in Ausnahmefällen auch in Vollnarkose. Der Eingriff wird in Lupenbrillenvergrößerung vorgenommen. Der Hautschnitt verläuft direkt über dem Karpaltunnel mit einer Länge von 3-4 cm. Das Karpalband (Retinaculum flexorum) wird mit dem Skalpell komplett durchtrennt. Wichtig ist eine optimale Visualisierung und Darstellung des Mittelarmnervs (N. medianus). Bei Verdickung des Beugesehnengleitwebes im Karpaltunnel ist eine Entfernung des Gleitgewebes erforderlich, um Platz für den Nerv zu schaffen. Ausserdem sollte eine Gewebeprobe entnommen werden, um nach Untersuchung durch den Pathologen eine sog. Transthyretin-Amyloidose, die zu einer Amyloid-Herzmuskelerkrankung führen kann, ausschließen zu können.
Nach Hautnaht erfolgt Anlage eines lockeren Watteverbandes und ggf. Ruhigstellung in einer Schiene. Das Nahtmaterial wird nach 12-14 Tagen entfernt. Mit selbstständigen Bewegungsübungen kann der Patient noch am Operationstag nach Abklingen der Narkose beginnen. Professionelle Handtherapie ist ab dem 1. Tag postoperativ zu empfehlen.
Nach der Operation kann direkt die Handtherapie beginnen, um die Handstrukturen zu reaktivieren.
Die frühe funktionelle Behandlung mit selbständigen Bewegungsübungen der Finger ohne oder nur mit geringer Belastung erfolgt bereits am ersten postoperativen Tag, um eine frühere Gebrauchsfähigkeit der Hand im täglichen Leben und im Beruf zu ermöglichen.
Adaptiert an die Symptomatik werden die Schwerpunkte in der Handtherapie symptom- und bedarfsorientiert gewählt: Unter anderem können Patientenedukation, Ödemreduktion, Mobilisation, Narbenbehandlung, Detonisierung, Taping und Ultraschall zum Einsatz kommen.
Weitere Informationen erhalten Sie auf unserer Praxis-Website: www.manuteam.de.
Privatärztliche Praxis für Hand- und Plastische Rekonstruktive Chirurgie
Prof. Dr. Dr. Michael Sauerbier, Facharzt für Plastische, Rekonstruktive und Ästhetische Chirurgie, Handchirurgie
- Louisenstraße 92 • 61348 Bad Homburg v. d. Höhe






